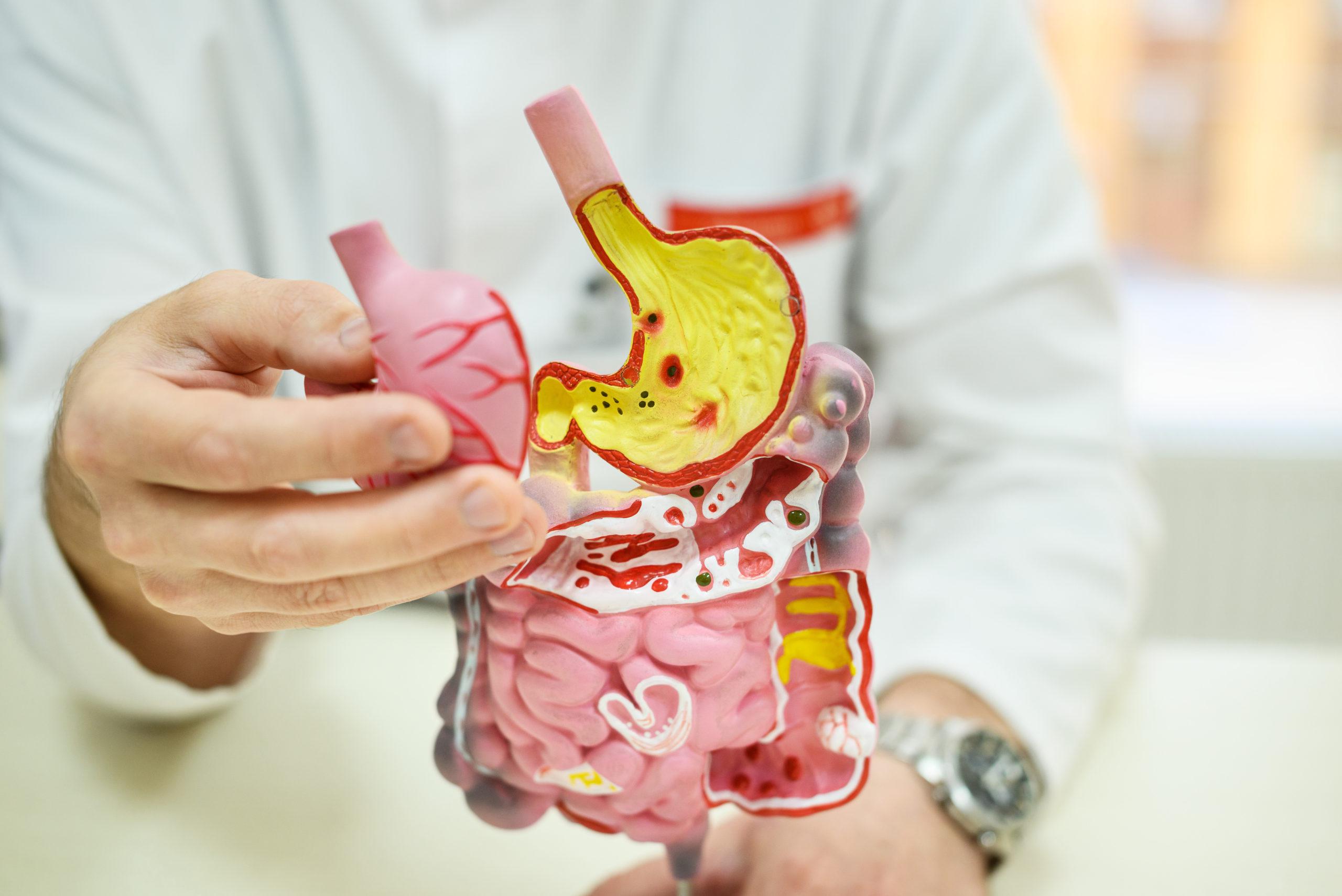
Язвенная болезнь


Представляет собой хроническое заболевание, ведущим проявлением которого служит образование дефекта (язвы) в стенке желудка и двенадцатиперстной кишки (ДПК). Болезнь характеризуется цикличностью: периоды обострения сменяются временным улучшением, а при отсутствии необходимой терапии язвенная болезнь может стать причиной жизнеугрожающих осложнений.
В норме агрессивные факторы воздействия на слизистую оболочку уравновешиваются элементами защиты. Соляная кислота, компоненты желчи способны нарушать целостность слизистой верхних отделов ЖКТ, и, чтобы блокировать агрессивность пищеварительных биомолекул, желудок вырабатывает и поддерживает защитный слой слизи. Однако при сбое регуляции факторов «агрессии» и «защиты» слизистой развивается воспалительный процесс с возможным последующим формированием язвенного дефекта.
Причины язвенной болезни
Сегодня медицина отводит основное место в механизме формирования язвенной болезни бактерии Helicobacter pylori (хеликобактер пилори), которая инициирует повреждение слизистой ЖКТ. Язвообразование прямо коррелирует со степенью обсеменения слизистой оболочки желудка микробами. Заразиться Helicobacter можно, например, через слюну, при использовании общей посуды, общей зубной щётки.
Стратегия неблагоприятного влияния микроорганизма основана на том, что бактерии вырабатывают определенный спектр веществ, повреждающих защитные свойства слизистой оболочки. Н.pylori способствует высвобождению провоспалительных веществ и может запускать процессы канцерогенеза (развития рака желудка). Помимо наличия H.pylori, среди значимых причин образования язвенных дефектов выделяют:
- наследственную предрасположенность;
- стрессовые язвы, возникающие при распространенных ожогах, после черепно-мозговых травм, нейрохирургических операций и т. д.;
- некоторые медикаменты, в первую очередь нестероидные противовоспалительные препараты могут приводить к развитию индуцированных поражений желудочно-кишечного тракта. Кроме НПВП, причиной развития язвенного процесса является прием анаболических стероидов (стероидных препаратов), противоопухолевых препаратов (цитостатиков) и иммунодепрессантов.
Роль алиментарных факторов, ассоциированных с нерегулярным приёмом пищи, употреблением жареной и копченой еды, продуктов с большим содержанием соли, экстрактивных веществ, ксенобиотиков (консервантов, усилителей вкуса и др.), хотя и обсуждается, однако в настоящее время не доказана.
Симптомы
- Боли достаточно интенсивные, локализуются в основном в подложечной области, возникают регулярно. Могут появляться сразу после приема пищи (при язвах кардиального и субкардиального отделов желудка), через полчаса-час после еды (при язвах тела желудка). При язвах пилорического канала и луковицы двенадцатиперстной кишки обычно наблюдаются поздние (через 2–3 часа после еды) и «голодные» боли, возникающие натощак и проходящие после приема пищи, а также ночные боли.
- Ощущение тяжести в желудке, которое отмечается вне зависимости от объема съеденного.
- Изжога.
- Отрыжка кислым содержимым, горечь во рту.
- Тошнота и рвота.
Осложнения
Если вовремя не обратиться к врачу, могут развиться следующие осложнения:
- перфорация стенки желудка или ДПК;
- пенетрация (проникновение) язвы в соседний орган или ткань;
- массивное кровотечение, вызывающее потерю сознания, снижение давления и тахикардию;
- сужение перехода из желудка в ДПК (стеноз);
- озлокачествление (малигнизация).
Диагностика язвенной болезни
При первичном осмотре врач собирает анамнез и выясняет особенности течения заболевания, путем пальпации передней брюшной стенки находит болезненные зоны. Назначаются лабораторные исследование крови, кала на скрытую кровь. Окончательный диагноз ставится при помощи эзофагогастродуоденоскопии (ЭГДС), во время которой через пищевод вводится в желудок и ДПК оптический эндоскоп, а также возможно проведение биопсии и последующим морфологическим исследованием. В случае необходимости пациента на время процедуры погружают в медикаментозный сон.
Уточняющие диагностические методики при язвенной болезни:
- тесты на Helicobacter pylori;
- рентгенографии желудка и двенадцатиперстной кишки с контрастом;
- КТ брюшной полости с целью обнаружения осложнений;
- определение уровня гастрина (для диагностики синдрома Золлингера — Эллисона).
Лечение
- Диета. Прием пищи разделяется на регулярные сбалансированные этапы, используются принципы механического, термического и химического щажения. Из пищевого рациона необходимо исключить продукты, раздражающие слизистую оболочку желудка и возбуждающие секрецию соляной кислоты.
- Медикаментозное лечение. Врач назначает антибиотики против Helicobacter pylori, препараты, подавляющие выработку соляной кислоты, гастропротекторы, пробиотики.
- Коррекция образа жизни. Важно не провоцировать обострение заболевания курением и алкоголем, избегать стрессов и сильных эмоциональных переживаний.
Профилактика
При соблюдении следующих простых принципов вероятность возникновения язвенной болезни снижается:
- ЗОЖ и минимум вредных привычек, достаточная физическая активность, соблюдение правил личной гигиены, умение правильно переживать стрессовые ситуации.
- Регулярное посещение врача. Скрининговая эзофагогастродуоденоскопия (при отсутствии симптомов) начиная с возраста 45 лет. Если у родственников первой линии диагностирован рак желудка, то независимо от наличия симптомов рекомендовано проведение ЭГДС за 10 лет до возраста диагностики рака у родственника.
В клинике «Олимп Здоровья» работают врачи-гастроэнтерологи высшей квалификационной категории, кандидаты и доктора медицинских наук. Специалисты стремятся не только обеспечить эффективное лечение язвенной болезни желудка и ДПК, но и предупредить возможные осложнения.
Статья проверена специалистом:
Ведущий врач-гастроэнтеролог высшей квалификационной категории,
кандидат медицинских наук